معرفی کامل، کاربردها و مراحل
مقدمه
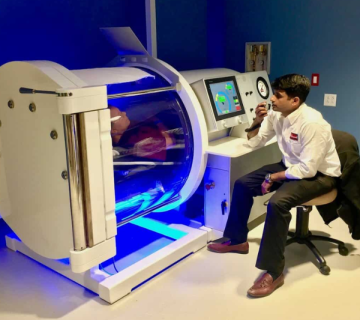
اکسیژنتراپی هایپرباریک یا Hyperbaric Oxygen Therapy (HBOT) یکی از روشهای درمانی پیشرفته و علمی است که در آن بیمار درون محفظهای تحت فشار بیش از اتمسفر (معمولاً بین ۲ تا ۳ اتمسفر) قرار میگیرد و اکسیژن خالص ۱۰۰٪ را تنفس میکند.
در این حالت، میزان اکسیژن محلول در پلاسما تا چندین برابر افزایش یافته و اکسیژن قادر است به بافتهای ایسکمیک، کمخون یا آسیبدیده نفوذ کند.
افزایش اکسیژن در بافت موجب کاهش التهاب، تحریک ساخت عروق جدید، مهار رشد میکروارگانیسمهای بیهوازی و تسریع ترمیم سلولی میشود. به همین دلیل HBOT امروزه بهعنوان درمان کمکی مؤثر در کنار درمانهای دارویی و جراحی کاربرد گستردهای دارد.
مکانیسم اثر HBOT
- افزایش اکسیژن محلول در پلاسما: نفوذ مؤثر به بافتهای کمخون و ایسکمیک.
- تحریک فیبروبلاستها و ساخت کلاژن: تسریع ترمیم زخم و بازسازی بافت نرم.
- افزایش نئوواسکولاریزاسیون: ایجاد مویرگهای جدید در نواحی آسیبدیده.
- اثر ضدباکتریایی: مهار رشد باکتریهای بیهوازی و افزایش اثر آنتیبیوتیکها.
- کاهش ادم و التهاب: با انقباض عروق سالم و حفظ پرفیوژن بافتی.
- کاهش استرس اکسیداتیو و آسیب ایسکمی-ریپرفیوژن: بهبود عملکرد سلولی.
کاربردهای تأییدشده اکسیژنتراپی هایپرباریک
انجمن پزشکی غواصی و هایپرباریک آمریکا (Undersea and Hyperbaric Medical Society – UHMS) تاکنون ۱۵ اندیکاسیون درمانی رسمی را برای HBOT تأیید کرده است.
از این میان، ۱۳ مورد توسط سازمان غذا و داروی آمریکا (FDA) نیز بهصورت رسمی تأیید شدهاند.
دو مورد دیگر — آبسه مغزی و نکروز استخوانی عروقی (AVN) — هنوز در مرحله بررسی علمی هستند، اما اثرات درمانی آنها در مطالعات متعدد گزارش شده است.
✅ فهرست ۱۵ اندیکاسیون تأییدشده UHMS
- زخمهای مزمن و مقاوم به درمان بهویژه زخم پای دیابتی
– بهبود اکسیژنرسانی، کاهش التهاب، تحریک ترمیم و پیشگیری از قطع عضو.
- سوختگیها (Burns)
– کاهش ادم، افزایش بقا و ترمیم پوست و بافتهای عمقی در سوختگیهای شدید.
- آسیب لهشدگی و سندرم کمپارتمان (Crush Injury / Compartment Syndrome)
– کاهش تورم، افزایش پرفیوژن و حفظ بافت در معرض نکروز.
- پیوندهای پوستی و فلپهای در معرض خطر رد یا نکروز (Compromised Grafts and Flaps)
– افزایش شانس بقا، اکسیژنرسانی به بافت پیوندی و جلوگیری از نکروز.
- کاهش شنوایی حسی–عصبی ناگهانی (Sudden Sensorineural Hearing Loss)
– در ساعات اولیه پس از شروع علائم، باعث بهبود اکسیژن رسانی به حلزون گوش و افزایش شانس بازگشت شنوایی میشود.
- کوری ناگهانی ناشی از انسداد شریان مرکزی شبکیه (Central Retinal Artery Occlusion)
– اگر در ۶ تا ۱۲ ساعت اول انجام شود، میتواند تا حدی بینایی را بازگرداند.
- نکروز استخوان و بافت نرم ناشی از پرتودرمانی (Osteoradionecrosis / Soft Tissue Radionecrosis)
– تحریک نئوواسکولاریزاسیون، افزایش ترمیم استخوان و کاهش درد و ترشح مزمن.
- نکروز استخوانی عروقی (Avascular Necrosis / AVN)
– بهویژه در مراحل اولیه بیماری برای کاهش درد و پیشگیری از پیشرفت تخریب استخوان؛ تأیید UHMS ولی در حال بررسی FDA.
- آبسه مغزی (Brain Abscess)
– کمک به نفوذ بهتر آنتیبیوتیکها و کاهش التهاب در اطراف ضایعه؛ مورد تأیید UHMS، در حال بررسی توسط FDA.
- گانگرن گازی و فاشئیت نکروزان (Gas Gangrene / Necrotizing Fasciitis)
– از اورژانسهای حیاتی؛ HBOT باعث مهار رشد باکتریهای بیهوازی و حفظ بافتهای سالم میشود.
- عفونت استخوانی شدید یا مزمن (Refractory Osteomyelitis)
– افزایش اکسیژن در استخوان نکروتیک و کمک به اثر آنتیبیوتیکها و فعالیت استئوبلاستها.
- مسمومیت با مونوکسیدکربن (CO Poisoning)
– جایگزینی سریع اکسیژن با هموگلوبین و کاهش خطر آسیب عصبی و قلبی.
- آمبولی گاز یا هوا در عروق (Arterial Gas Embolism)
– کاهش حجم حبابها و بازگرداندن جریان خون طبیعی در عروق حیاتی.
- بیماری غواصی (Decompression Sickness)
– درمان اختصاصی در غواصان و افرادی که در معرض تغییرات سریع فشار قرار گرفتهاند.
- کمخونی شدید در شرایطی که تزریق خون ممکن نیست (Severe Anemia)
– افزایش اکسیژن محلول در پلاسما و حفظ اکسیژنرسانی حیاتی تا زمان ترانسفیوژن.
> 🔹 از میان این موارد، ۱۳ مورد فوق توسط FDA تأیید رسمی دارند و تنها دو مورد (آبسه مغزی و AVN) هنوز در مرحله مطالعات بالینی و بررسیهای نهایی هستند.
مراحل انجام درمان
- ارزیابی و انتخاب بیمار:
بررسی اندیکاسیون، سوابق پزشکی، و رد موارد منع مصرف مانند پنوموتوراکس یا آمفیزم شدید.
- ورود به محفظه و افزایش تدریجی فشار:
معمولاً تا ۲ تا ۳ اتمسفر مطلق (ATA) طی چند دقیقه.
- تنفس اکسیژن خالص:
بیمار بهمدت ۶۰ تا ۹۰ دقیقه اکسیژن خالص استنشاق میکند. در فواصل مشخص، تنفس هوای معمولی (Air Breaks) داده میشود تا از سمیت اکسیژن پیشگیری شود.
- کاهش تدریجی فشار و پایان جلسه:
پس از اتمام، فشار بهآرامی به حالت طبیعی برگردانده میشود.
- تعداد جلسات:
بسته به نوع بیماری از ۵ تا ۶۰ جلسه متغیر است.
زخم دیابتی و پرتودرمانی: ۳۰ تا ۶۰ جلسه
موارد اورژانسی مانند مسمومیت CO یا آمبولی گاز: ۱ تا ۵ جلسه
موارد احتیاط و منع مصرف نسبی
پنوموتوراکس درماننشده
آمفیزم شدید با حبس هوا
عفونت فعال گوش یا سینوس
جراحی اخیر گوش میانی یا سینوس
پمپاژ قلبی (EF) کمتر از ۳۰٪
نتیجهگیری
اکسیژنتراپی هایپرباریک درمانی علمی و مبتنی بر اصول فیزیولوژی بافتی است که با افزایش چشمگیر اکسیژن محلول در خون، ترمیم زخمها، مهار عفونت، بازسازی عروق و تحریک بازسازی سلولی را ممکن میسازد.
انجمن UHMS تاکنون ۱۵ اندیکاسیون بالینی را تأیید کرده که از میان آنها ۱۳ مورد به تصویب FDA نیز رسیدهاند.
دو مورد دیگر — آبسه مغزی و نکروز استخوانی عروقی (AVN) — در حال بررسی نهایی برای تأیید رسمی هستند، اما در مطالعات بالینی نتایج امیدوارکنندهای داشتهاند.
HBOT امروزه جایگاه مهمی در درمان زخمهای مزمن، عوارض پرتودرمانی، عفونتهای شدید و بیماریهای ایسکمیک یافته و بهعنوان درمان کمکی ایمن، مؤثر و مبتنی بر شواهد علمی در حال گسترش است.